北京大学人民医院门诊心梗患者60分钟重获“心”生
|
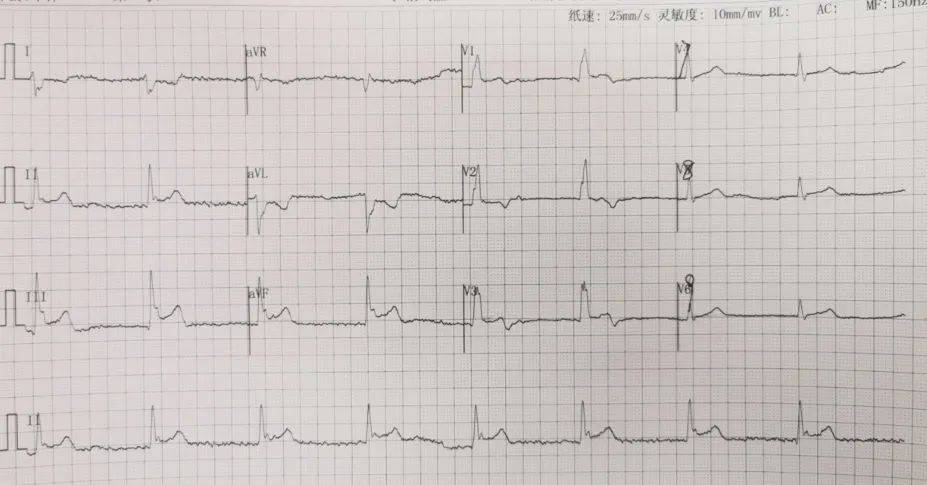
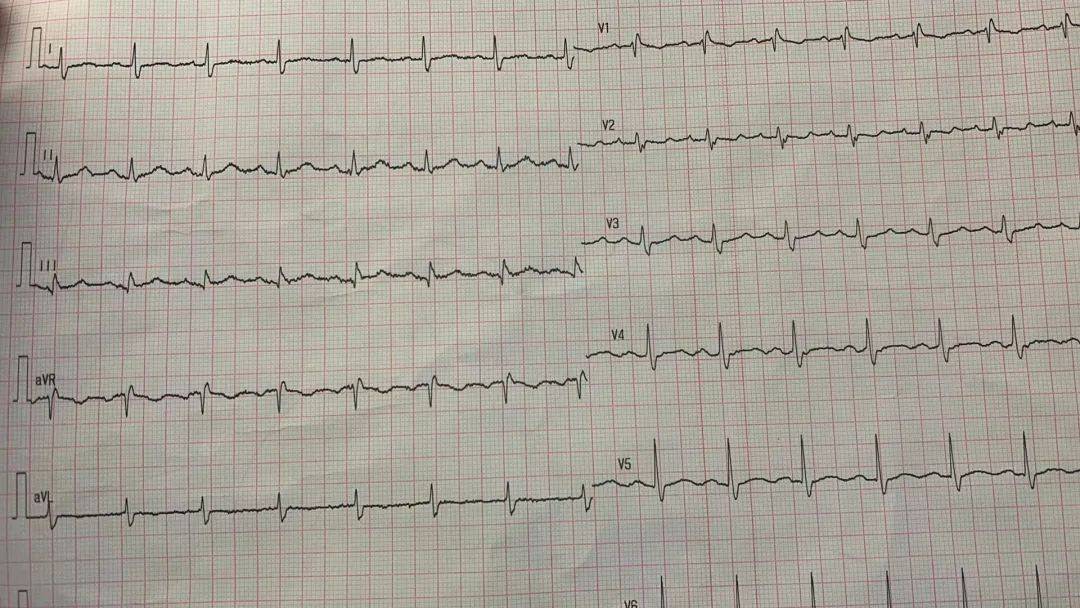
60分钟 可以做什么?可以刷一集连续剧,可以打一场羽毛球。60分钟在北京大学人民医院可以拯救一次生命,可以挽救一个家庭。医护人员分秒必争,在60分钟内,让突发心肌梗死患者重获“心”生。 10月24日15:00,北京大学人民医院呼吸内科门诊,候诊的苏阿姨突然感到前胸上腹剧烈疼痛,痛到几乎窒息。她痛苦地倚在候诊椅上,大汗淋漓。呼吸与危重症医学科公丕花副主任医师恰好经过发现了患者的异样:“您哪里不舒服?” 患者已经痛得无力描述,轻声呻吟“肚子疼”。公医生看了看患者手捂的位置和剧烈疼痛的程度,凭借多年的临床经验,立即敏锐地做出判断:“不是腹痛,极大可能是急性心脏事件!” 公医生立刻冲上呼吸门诊取出急救箱,叫来正在出诊谭星宇副主任医师,二人三步并作两步赶到患者跟前,检查患者生命体征:血压90/60mmHg,“患者可能是心梗,有心源性休克风险!”门诊护士和保安,立刻推出急救床扶患者躺上。 15:04,门诊部、医务处工作人员抵达,孙东东护士长为患者吸氧、开放静脉通路,推起转运车送患者去做心电图,又一次生死时速地转运开始。 北京大学人民医院对门诊急救流程做了系统梳理,制定相应预案。门诊各区域都配备急救设施,医护人员定期组织培训。这样的生死时速的转运不知道进行了多少次。 15:15,患者心电图结果显示II、III、AVF导联、ST段抬高,这些变化逃不出心内科专家的眼睛:下壁心肌梗死!三度房室传导阻滞!
心电图显示:II、III、AVF导联ST段抬高,提示下壁心肌梗死冠状动脉是心肌细胞的“营养通道”,正是冠状动脉为心肌细胞提供养分,心肌细胞才能正常工作,心脏才能不断地将血液泵到身体各处。 冠状动脉闭塞 20 分钟以内,缺血的心肌如果能再次得到供血,就可以修复;闭塞30分钟,心肌进入功能性的损伤阶段,但还是可逆的;如果心肌持续得不到血供,2个小时左右就会进入坏死阶段,坏死的心肌变为纤维化的瘢痕,不能收缩,心肌的收缩能力就会下降,这会严重影响心脏的功能,患者的健康乃至生命都会受到影响。 现场医生立刻电话联系心内科,必须尽快恢复患者冠脉灌注!门诊部进行快速核酸检测,但核酸结果出来至少需要几个小时。没有核酸结果,增加了疫情防控风险,但是在生命面前,及时救治更为重要!陈红主任和刘健副主任果断决定,,立即启动胸痛中心绿色救治通道,升级防护,尽快为患者实施介入手术。 冠脉造影证实了心电图的结果:右冠状动脉近段和中段80%,95%狭窄,医护人员披上铅衣铠甲,穿戴上密不透风的防护服和防护面罩,术者、助手、护士、技师每个人都精神高度集中,分工明确,紧密协作
16:00,宋俊贤和张静医生迅速完成导丝通过,球囊扩张及支架置入,而此时距离患者发生胸痛仅有60分钟,达到了急性心肌梗死治疗指南中FMC-to-W(首次医疗接触到导丝通过)不超过60分钟的国际标准。时间就是生命,时间就是心肌,及早成功开通梗死的血管是救治急性心肌梗死患者关键所在。
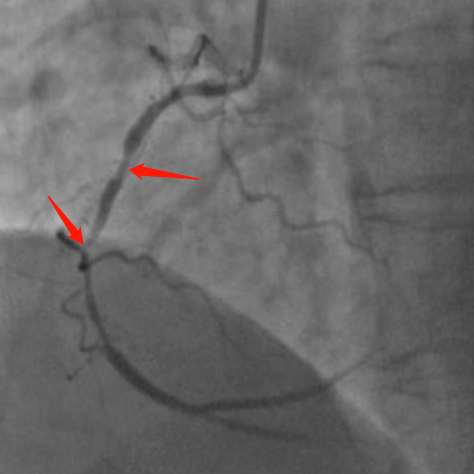
术前冠脉造影示:右冠状动脉近段和中段分别有80%和99%狭窄,伴血流缓慢
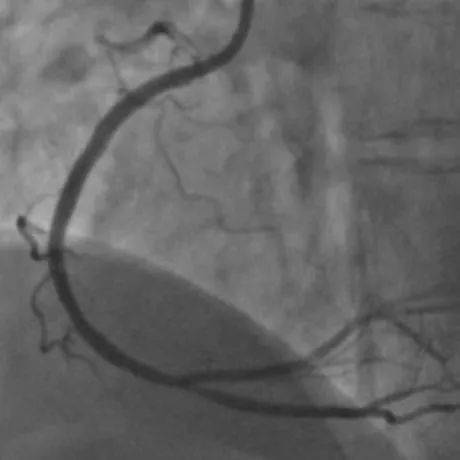
术后植入支架后,冠状动脉恢复血流灌注在黄金时间窗内,争分夺秒成功开通闭塞的血管,尽可能多的保护了更多心肌。手术非常成功,苏阿姨胸闷、胸痛症状随即消失。
术后心电图恢复正常这60分钟,是分秒必争的60分钟,是与心肌赛跑的60分钟。疫情防控与生命救治,两手抓两手都要硬。北京大学人民医院再次用专业与高效诠释“人民至上、生命至上”的医者使命,为人民健康保驾护航。 专家提示 每年11月到来年3月是心梗猝死的高峰期,气温骤变和低温时,容易加重心绞痛、心梗和猝死发生的可能性。 胸痛、胸闷、全身大汗淋漓和胸口压榨性疼痛是心肌梗死的典型症状。一旦出现这些症状,必须在第一时间拨打120急救电话! 临床上,有五至八成的急性心肌梗死患者在发病前1~2天或更早就有预警征兆,胸痛是其中重要表现。 胸痛是急性心肌梗死的重要症状,但不是所有急性心肌梗死都会出现胸痛,还可能出现如肩部、手臂、颈部、背部、上腹或下颚等其他部位疼痛。而且,疼痛的性质也很多样,如压迫感、紧缩感、烧灼感、压榨样不适、撕裂样、隐痛不适,甚至是难以描述的不适感。此外,患者可能伴有出汗、心慌、胸闷气短、呼吸困难、虚脱、濒死感等症状。患者一旦出现急性胸痛或类似症状,应立即拨打急救电话。 虽然胸痛不代表发生急性心梗,但尽早就诊可以早识别或排除危及生命的病因,早一点得到治疗,就多一分生存的希望。 |
热点推荐
热门排行